
Tóm tắt
Nội dung bài
Tháng 12/2018, Viện Y tế và Chăm sóc sức khoẻ Quốc gia Anh (NICE) đã công bố bản cập nhật được chờ đợi từ lâu của Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính (COPD) đối với bệnh nhân người lớn được đưa ra từ năm 2010. Đã có một khoảng cách lớn về thời gian giữa bản cập nhật này và phiên bản năm 2010, cũng như so với các hướng dẫn khác như hướng dẫn của tổ chức Sáng kiến Toàn cầu cho Bệnh phổi tắc nghẽn mạn tính (GOLD) được ban hành và cập nhật thường xuyên hơn. Các hướng dẫn này tỏ ra rất hữu ích trong việc cá thể hóa điều trị cho bệnh nhân. Bài viết này sẽ trình bày tóm tắt những thay đổi quan trọng trong Hướng dẫn chẩn đoán và điều trị COPD ở bệnh nhân người lớn mới được cập nhật của NICE.
Hướng dẫn chẩn đoán và điều trị COPD ở bệnh nhân người lớn được công bố tháng 12/2018 của NICE đặc biệt nhấn mạnh sự cần thiết của việc chẩn đoán chắc chắn dựa vào các triệu chứng lâm sàng và xác nhận thông qua đo chức năng thông khí phổi được thực hiện bởi cán bộ y tế được đào tạo bài bản (thường xuyên được rèn luyện kỹ năng và đủ điều kiện để phiên giải kết quả). Quá trình này bao gồm thu thập thông tin về tiền sử đợt cấp, loại trừ các tình trạng như hen/ung thư và cân nhắc các chẩn đoán thay thế như bệnh lý di truyền liên quan đến thiếu hụt alpha-1 antitrypsin. Việc chẩn đoán cũng nên được xem xét đối với những người có triệu chứng COPD mà có kết quả đo chức năng thông khí phổi bình thường. Không nên sử dụng corticosteroid đường uống để kiểm tra khả năng đảo ngược hoặc dự đoán đáp ứng của corticosteroid dạng hít (ICS) trên bệnh nhân.
Các chuyên gia đầu ngành và nghiên cứu mới gợi ý đến các thể bệnh khác nhau (bệnh nhân bị đợt cấp thường xuyên hoặc có triệu chứng dai dẳng). Tuy nhiên, vị trí của phác đồ gồm 3 thuốc hít (sử dụng phối hợp chất chủ vận beta tác dụng kéo dài (LABA), chất đối kháng muscarinic tác dụng kéo dài (LAMA) và ICS), quản lý thể chồng lấp hen - COPD, vai trò của bạch cầu ái toan (eosinophil) và vai trò của kháng sinh nhóm macrolid trong điều trị cũng là những vấn đề quan trọng cần được xem xét, nhưng cần có thêm dữ liệu dài hạn hơn để đưa ra khuyến cáo trên lâm sàng trong tương lai. Những điểm cập nhật của hướng dẫn này:
Đánh giá cận lâm sàng, bao gồm các phát hiện ngẫu nhiên khi chụp CT - rà soát lại về chăm sóc ban đầu, hướng dẫn bệnh nhân quay lại tái khám nếu xuất hiện các triệu chứng hô hấp, yêu cầu ngừng hút thuốc lá và trao đổi về nguy cơ ung thư phổi.
Tiên lượng: tránh sử dụng các chỉ số kết hợp như BODE để đánh giá tiên lượng.
Liệu pháp hít: trao đổi về nguy cơ viêm phổi và sử dụng ICS cho bệnh nhân. Giảm thiểu số lượng và các loại thuốc hít được sử dụng và đảm bảo bệnh nhân được hướng dẫn sử dụng đầy đủ.
Thuốc kháng phosphodiesterase 4 đường uống được đề cập trong hướng dẫn mới này phù hợp với đánh giá công nghệ y tế năm 2017 liên quan của NICE.
Kháng sinh dự phòng: khuyến cáo (chưa được phê duyệt chỉ định) về việc sử dụng azithromycin.
Liệu pháp oxy: xem xét sự phù hợp của bệnh nhân và nguy cơ khi chỉ định (bao gồm trong đợt cấp hoặc cấp cứu) và cân nhắc sử dụng trong trường hợp tăng áp lực phổi (lưu ý, đây không phải biện pháp điều trị khó thở và không có hiệu quả với tình trạng thiếu oxy máu về đêm đơn độc do COPD).
Kiểm soát tăng áp lực phổi và bệnh lý tim do phổi (cor pulmonale): khuyến cáo về các biện pháp tối ưu hóa.
Phẫu thuật và các thủ thuật giảm dung tích phổi (LVR): cập nhật hướng dẫn về tăng thông khí.
Kế hoạch tự quản lý và quản lý đợt cấp: tăng cường sự phối hợp giữa người bệnh và cán bộ y tế.
Những cập nhật này bổ sung cho các khuyến cáo hiện có về:
Chẩn đoán COPD dựa trên triệu chứng, đo chức năng thông khí phổi và các xét nghiệm khác.
Quản lý COPD thể ổn định sử dụng liệu pháp khí dung, đường uống và phục hồi chức năng phổi.
Quản lý COPD thể ổn định theo nhiều phương diện khác nhau, bao gồm vật lý trị liệu, liệu pháp nghề nghiệp, dinh dưỡng và chăm sóc giảm nhẹ.
Quản lý đợt cấp COPD trong chăm sóc ban đầu và tại bệnh viện.
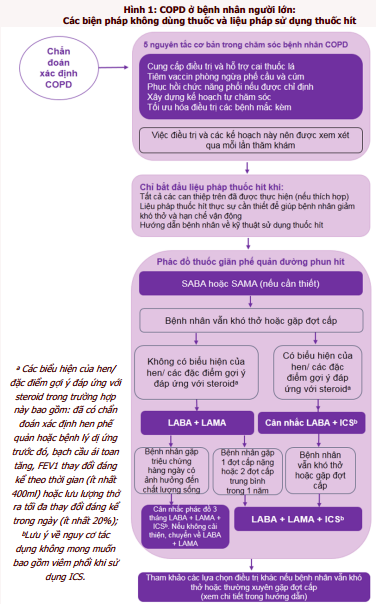
NICE đã xây dựng một sơ đồ tóm tắt kèm theo hướng dẫn trên về các biện pháp xử trí không dùng thuốc và các phác đồ thuốc giãn phế quản (hình 1). Bản Hướng dẫn năm 2010 đã hướng bệnh nhân đến việc sử dụng phác đồ phối hợp 3 thuốc (LABA, LAMA và ICS), đồng thời nhấn mạnh vai trò của FEV1 (thể tích khí thở ra gắng sức trong 1 giây đầu tiên) để định hướng sử dụng thuốc hít. Liệu trình điều trị sớm được bắt đầu với một thuốc giãn phế quản tác dụng ngắn, sau đó là một thuốc giãn phế quản tác dụng kéo dài (các bằng chứng cho thấy đối với lựa chọn đầu tay, LAMA vượt trội hơn LABA do tỷ lệ xuất hiện đợt cấp và tác dụng không mong muốn mà bệnh nhân gặp phải ít hơn, đặc biệt ở bệnh nhân COPD mức độ vừa đến nặng), lên thang điều trị bằng sử dụng phối hợp 2 thuốc tác dụng kéo dài và sau đó bổ sung thêm một ICS (gợi ý dựa trên ý kiến chuyên gia). Hiện nay, thực tế điều trị cho thấy ICS không có hiệu quả trên một số bệnh nhân. Hướng dẫn mới tháng 12/2018 vẫn khuyến cáo nên bắt đầu liệu pháp hít với một thuốc giãn phế quản tác dụng ngắn, nhưng tiếp đó là phác đồ 2 thuốc tác dụng kéo dài.
Hướng dẫn mới không dựa vào FEV1 để điều chỉnh liệu pháp điều trị. Một thay đổi mấu chốt là mặc dù vẫn bắt đầu bằng một thuốc giãn phế quản tác dụng ngắn, nhưng bước tiếp theo là sử dụng bộ đôi thuốc giãn phế quản tác dụng kéo dài (LABA + LAMA) thay vì dùng đơn độc một thuốc giãn phế quản tác dụng kéo dài. Ở bệnh nhân có biểu hiện của hen, phác đồ gồm 2 thuốc sẽ được bắt đầu bằng ICS kết hợp với LABA thay vì LABA/LAMA [trong đó, các đặc điểm (hoặc đặc điểm của hen) gợi ý đáp ứng với steroid trong trường hợp này bao gồm chẩn đoán xác định hen phế quản hoặc bệnh lý dị ứng trước đó, tăng số lượng bạch cầu ái toan trong máu, thay đổi đáng kể FEV1 theo thời gian (ít nhất 400 ml) hoặc dao động đáng kể giá trị trong ngày của lưu lượng đỉnh thở ra (PEF) (ít nhất 20%)].
Bệnh nhân sử dụng thuốc tác dụng kéo dài nằm ngoài phạm vi các khuyến cáo trong Hướng dẫn tháng 12/2018 có thể tiếp tục phác đồ điều trị hiện tại và đổi thuốc sau khi được đánh giá và thống nhất ý kiến với một bác sĩ khác.
XỬ TRÍ KHÔNG DÙNG THUỐC
Bên cạnh bất kỳ can thiệp nào về thuốc và trước khi lên thang điều trị, nên tối ưu hóa các biện pháp sau:
- Phục hồi chức năng phổi, đặc biệt khuyến khích hoạt động thể chất để giảm thiểu tình trạng mất/yếu cơ (yếu tố làm tăng nguy cơ tử vong).
- Chế độ ăn uống - dinh dưỡng tối ưu và sử dụng thực phẩm bổ sung nếu cần.
- Liệu pháp về xã hội/nghề nghiệp để duy trì sự độc lập và khả năng hoạt động của người bệnh trong cuộc sống hàng ngày.
- Hỗ trợ tâm lý khi người bệnh gặp lo âu và trầm cảm +/- điều trị bằng thuốc nếu cần.
- Các kỹ thuật kiểm soát hơi thở để hỗ trợ tiết kiệm năng lượng, đồng thời giảm bớt sự hoảng sợ/lo lắng cho người bệnh.
- Sử dụng quạt cầm tay có thể giúp người bệnh giảm khó thở.
XỬ TRÍ CÓ DÙNG THUỐC
- Bắt đầu bằng các liệu pháp thuốc hít phù hợp với giai đoạn bệnh (lưu ý, những bệnh nhân có biểu hiện của hen nên sử dụng một ICS phối hợp với một LABA).
- Ngừng hút thuốc lá có thể mang lại lợi ích trong hầu hết các bệnh lý và nên được coi là một “biện pháp điều trị”. Các nghiên cứu ở Anh và một số nước khác đã chứng minh rằng hỗ trợ thay đổi hành vi phối hợp với sử dụng thuốc (liệu pháp thay thế nicotin, bupropion hoặc vareniclin) đem lại hiệu quả cao trong việc giúp bệnh nhân bỏ thuốc.
- Tiêm vắc xin cúm hàng năm và vắc xin phế cầu 5 năm/lần để giảm thiểu tỷ lệ mắc nhiễm trùng đường hô hấp.
- Có thể cân nhắc thử sử dụng thuốc tiêu chất nhầy (theo kinh nghiệm trong 4-6 tuần) cho bệnh nhân ho có đờm mạn tính, nhưng nên ngừng sử dụng nếu thuốc không có hiệu quả và thận trọng với bệnh nhân có tiền sử loét dạ dày.
- Theophylin đường uống có thể đem lại lợi ích cho bệnh nhân vẫn còn khó thở mặc dù đã sử dụng thuốc hít, hoặc cho những người không thể sử dụng thuốc hít (chú ý nguy cơ tương tác và yêu cầu theo dõi huyết tương).
- Roflumilast (thuốc đối kháng phosphodiesterase IV) có thể được sử dụng để bổ trợ cho bệnh nhân COPD nặng liên quan đến viêm phế quản mạn tính và thường xuyên gặp đợt cấp.
- Đánh giá liệu pháp oxy dài ngày/cấp cứu ở bệnh nhân không hút thuốc bị thiếu oxy mạn tính mức độ nặng (đánh giá nguy cơ trên bệnh nhân và các yếu tố khác khi kê đơn). Oxy nên được cung cấp >15 giờ/ngày; liệu pháp oxy dài ngày không có hiệu quả với tình trạng thiếu oxy máu về đêm đơn độc do COPD.
- Kháng sinh dự phòng (azithromycin) có thể làm giảm đợt cấp ở những bệnh nhân không hút thuốc, đã tối ưu hóa các can thiệp khác mà vẫn có nhiều hơn 1 trong số các đặc điểm sau: thường xuyên gặp đợt cấp (>4 đợt cấp/năm) kèm theo tiết đờm, đợt cấp kéo dài có tiết đờm hoặc đợt cấp dẫn đến nhập viện. Chú ý, liệu pháp này chưa được phê duyệt và cần phải theo dõi trước và trong suốt quá trình điều trị (bảng 1).
- Lorazepam liều thấp (0,5 mg) điều trị lo âu và morphin sulphat dạng lỏng (2,5 mg) đối với khó thở chỉ đem lại lợi ích ở giai đoạn cuối của bệnh do người bệnh có thể gặp các cơn hoảng loạn.
Bảng 1: Lưu ý khi sử dụng azithromycin dự phòng đợt cấp COPD

- Tuân thủ điều trị: hiểu được các rào cản đối với tuân thủ điều trị của bệnh nhân, tối ưu hoá việc sử dụng thuốc gắn với nhận thức của bệnh nhân, các vấn đề thực tế để sống chung với bệnh và tác động của việc tuân thủ điều trị tới hành vi dùng thuốc của bệnh nhân.
- Các thuốc dạng hít phù hợp nhất với bệnh nhân, thích hợp cho đường hô hấp, cách phối hợp các động tác và kỹ năng, … - kỹ thuật dùng thuốc được kiểm tra và điều chỉnh bởi nhân viên y tế đã được đào tạo, đảm bảo thuốc được giữ lại tối đa trong phổi (hỗ trợ thêm bằng sử dụng buồng đệm với bình xịt định liều (MDI)). Sử dụng phối hợp các thuốc dạng hít để giảm thiểu việc sử dụng đồng thời quá nhiều thuốc.
- Trao quyền và giáo dục bệnh nhân và tư vấn cho nhân viên y tế (bao gồm cùng nhau lập kế hoạch tự điều trị, chiến lược quản lý đợt cấp và lên thang điều trị) về các thông tin hỗ trợ, giải pháp kỹ thuật số và nguồn thông tin đáng tin cậy (như của Tổ chức Phổi Anh quốc (British Lung Foundation)).
- Ảnh hưởng của ô nhiễm không khí (trong nhà và ngoài trời) tới bệnh nhân.
- Tác động lên môi trường: chất thải/tái chế, dấu vết carbon và sự phá huỷ tầng ozon gây ra bởi chất đẩy hydrofluoroalkan trong các MDI.
- Hút thuốc thụ động: các thành viên khác trong gia đình hút thuốc cũng có thể ảnh hưởng đến sức khỏe của bệnh nhân và có thể cần được can thiệp để ngừng hút thuốc lá.
- Tình trạng đa bệnh lý và sức khỏe kém có thể khiến bệnh nhân cần sử dụng nhiều thuốc và ảnh hưởng đến khả năng tuân thủ điều trị của bệnh nhân.
- Thảo luận sớm với bệnh nhân về hỗ trợ chăm sóc giảm nhẹ.
KẾT LUẬN
Bản cập nhật Hướng dẫn chẩn đoán và điều trị COPD ở bệnh nhân người lớn được công bố tháng 12/2018 của NICE nhắc lại tầm quan trọng của các biện pháp không dùng thuốc để hỗ trợ phương pháp điều trị tổng thể trước khi lên thang điều trị. Hướng dẫn thừa nhận sự cần thiết của các chuyên gia y tế có trình độ phù hợp để chẩn đoán, theo dõi và đánh giá bệnh nhân COPD trong suốt quá trình điều trị. Điều này giúp trao quyền cho các cán bộ đa ngành (như các nhà vật lý trị liệu và dược sĩ) để mở rộng vai trò hiện tại, cho phép bệnh nhân tiếp cận tốt hơn với việc đánh giá, hỗ trợ và tư vấn đầy đủ liên quan đến quá trình điều trị.
Hướng dẫn mới quan tâm nhiều hơn đối với việc sử dụng ICS. Hiện nay, chế phẩm gồm 3 thuốc hít cố định liều đã có mặt trên thị trường và vai trò của liệu pháp 3 thuốc hít ngày càng rõ ràng hơn. Hướng dẫn này khuyến khích việc kê đơn theo cách có trách nhiệm và hiệu quả hơn về kinh tế, bao gồm cả việc cải thiện tuân thủ điều trị và hạn chế chất thải ra môi trường, từ đó có thể trở thành cơ sở cho việc nâng cao chất lượng điều trị.
Hiệu quả của việc sử dụng kháng sinh macrolid dài ngày vẫn chưa rõ ràng, cả về độ an toàn và hiệu quả lâm sàng, trong khi chưa có nghiên cứu nào kéo dài trên 1 năm công bố về vấn đề này. Bên cạnh đó, còn có quan ngại về việc gia tăng tình trạng kháng kháng sinh. Can thiệp này được kỳ vọng sẽ có ít tác động lên chi phí điều trị nói chung, nhưng có thể làm giảm số đợt cấp và chi phí liên quan đến việc sử dụng nguồn lực y tế. Bệnh nhân sẽ cần được theo dõi chặt chẽ, kết hợp với tăng cường tư vấn và báo cáo các tác dụng không mong muốn xảy ra cho trung tâm theo dõi phản ứng có hại của thuốc.
Hướng dẫn mới đã giải quyết nhiều vấn đề liên quan đến lâm sàng hiện nay trong chẩn đoán và quản lý bệnh nhân mắc COPD. Tuy nhiên, cần lưu ý rằng bằng chứng vẫn còn thiếu hoặc chưa rõ ràng trong một số lĩnh vực và cần tiến hành thêm các nghiên cứu để làm rõ các vấn đề liên quan.
Mặc dù COPD chưa có biện pháp điều trị khỏi hoàn toàn, nhưng nếu áp dụng theo hướng dẫn trên kết hợp với đảm bảo chất lượng điều trị, có thể giúp ngăn ngừa khả năng tử vong sớm ở người bệnh. Bệnh nhân COPD cũng có thể có kinh nghiệm tự chăm sóc sức khỏe bản thân tốt hơn và có thể cùng cán bộ y tế đưa ra các quyết định điều trị giúp cải thiện chất lượng cuộc sống và chăm sóc giảm nhẹ.
Tài liệu tham khảo
1. BMJ 2019;366:l4486; 2. COPD: Overview of updated NICE guidance, https://hospitalpharmacyeurope.com, tháng 7/2019.

