
Nội dung bài
Suy tim là bệnh lý tim mạch có tốc độ tiến triển nhanh nhất hiện nay, gây hậu quả nặng nề cho người bệnh và hệ thống y tế trên toàn thế giới. Hơn thế, người bệnh suy tim thường đồng mắc nhiều bệnh lý khác, dẫn đến cần sử dụng đồng thời nhiều loại thuốc điều trị. Tình trạng đa dược học (polypharmacy) trên bệnh nhân suy tim có thể làm tăng nguy cơ xảy tương tác thuốc-thuốc, giảm tuân thủ điều trị và dẫn đến tình trạng kê đơn thiếu hoặc liều thấp hơn khuyến cáo. Ngoài ra, một số loại thuốc có thể trực tiếp làm giảm khả năng co bóp của tim hoặc tác động xấu đến huyết động khi làm tăng tiền gánh hoặc hậu gánh, từ đó gây khởi phát hoặc làm nặng thêm suy tim.
Do đó, hướng dẫn này nhằm cung cấp các khuyến cáo lâm sàng đối với các nhóm thuốc kê đơn có nguy cơ gây độc cơ tim hoặc làm trầm trọng các rối loạn chức năng cơ tim. Đồng thời, tổng hợp các bằng chứng về việc kê đơn thuốc không phù hợp nhằm hỗ trợ các chuyên gia y tế tối ưu hóa quá trình điều trị suy tim, đồng thời giảm thiểu các biến cố bất lợi thông qua cá thể hóa chiến lược điều trị.
Nguy cơ gây độc tim có liên quan đến nhiều nhóm thuốc trên lâm sàng, trong đó, thời gian khởi phát suy tim có thể từ vài giờ đến nhiều năm sau khi sử dụng thuốc. Phân loại các nhóm thuốc có nguy cơ gây suy tim theo thời gian khởi phát suy tim được trình bày chi tiết tại Hình 1.
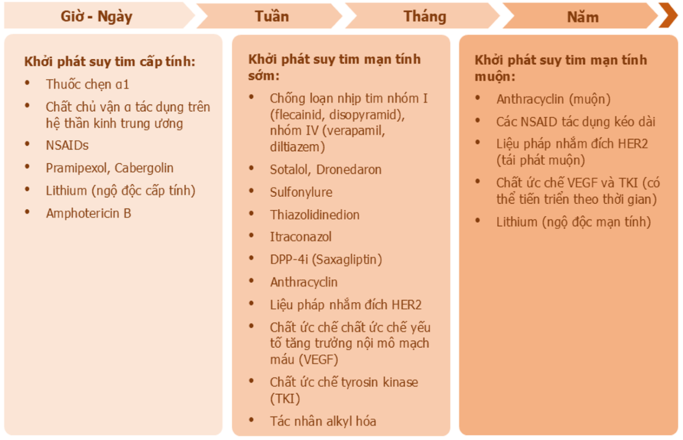
Hình 1: Phân loại suy tim do thuốc gây ra theo thời gian khởi phát
THUỐC ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG
Thiazolidinedion – TZD
Các thuốc thuộc nhóm TZD, bao gồm rosiglitazon và pioglitazon là các thuốc đường uống phổ biến trên bệnh nhân đái tháo đường tuýp 2 với nguy cơ hạ đường huyết thấp và có thể đi kèm một số lợi ích trên xơ vữa động mạch.
Tuy nhiên, một số bằng chứng cho thấy nhóm thuốc này làm tăng nguy cơ phù và suy tim sung huyết. Trong đó, phù ngoại vi là tác dụng không mong muốn thường gặp và nguy cơ tăng khi phối hợp với thuốc hạ đường huyết khác như sulfonylure so với đơn trị. Bên cạnh đó, các thử nghiệm lâm sàng và phân tích gộp đã ghi nhận nguy cơ gia tăng các biến cố suy tim ở bệnh nhân sử dụng TZD.
Do đó, dù đem lại hiệu quả kiểm soát đường huyết tốt và một số lợi ích trên mạch, việc sử dụng nhóm thuốc này trên lâm sàng bị hạn chế đáng kể do các biến cố bất lợi liên quan đến suy tim. Trên bệnh nhân mắc đái tháo đường tuýp 2 đã được chẩn đoán suy tim hoặc có nguy cơ tim mạch cao, nên ưu tiên sử dụng các liệu pháp hạ đường huyết đã được chứng minh an toàn trên tim mạch như SGLT2i.
Khuyến cáo lâm sàng: Tránh sử dụng TZD (rosiglitazon, pioglitazon) ở bệnh nhân đái tháo đường mắc suy tim, do nguy cơ giữ nước và nhập viện vì suy tim. Nên ưu tiên các thuốc hạ đường huyết khác đã được chứng minh an toàn trên tim mạch.
Thuốc ức chế DPP-4 – DPP4i
Một số thử nghiệm đánh giá các biến cố tim mạch đã khảo sát tính an toàn của các thuốc nhóm DPP4i, bao gồm sitagliptin, saxagliptin, alogliptin và linagliptin trên bệnh nhân đái tháo đường tuýp 2, đặc biệt tập trung vào biến cố suy tim. Trong đó, thử nghiệm SAVOR-TIMI 53 không ghi nhận sự khác biệt về các tiêu chí chính như tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hoặc đột quỵ khi sử dụng saxagliptin, song nguy cơ nhập viện do suy tim được ghi nhận tăng đáng kể (HR 1.27, 95% CI 1.07 - 1.51). Một nghiên cứu quan sát khác tại Hoa Kỳ cũng ghi nhận nguy cơ nhập viện do suy tim tăng khi sử dụng sitagliptin (OR 1.84, 95% CI 1.16 - 2.92). Ngoài ra, một phân tích gộp bao gồm 84 thử nghiệm cho thấy việc sử dụng DPP4i làm tăng nguy cơ suy tim tổng thể (OR 1.19, 95% CI 1.03 - 1.37), mặc dù kết quả khác biệt giữa các thuốc trong nhóm: saxagliptin có mối liên quan rõ ràng, trong khi sitagliptin và linagliptin không ghi nhận mối liên quan này. Dựa vào những kết quả trên, các thuốc nhóm DPP-4i không làm tăng nguy cơ suy tim một cách nhất quán, tuy nhiên, không khuyến cáo sử dụng saxagliptin ở bệnh nhân đái tháo đường tuýp 2 đã được chẩn đoán hoặc có nguy cơ cao mắc suy tim và giám sát hậu mại vẫn là cần thiết.
Khuyến cáo lâm sàng: Nhìn chung, các thuốc DPP-4i an toàn trên bệnh nhân đái tháo đường tuýp 2, tuy nhiên, saxagliptin có liên quan đến nguy cơ nhập viện do suy tim và tránh sử dụng ở bệnh nhân đã mắc suy tim hoặc có nguy cơ cao. Sitagliptin, linagliptin và alogliptin hiện chưa ghi nhận làm gia tăng nguy cơ suy tim; tuy nhiên, vẫn cần tiếp tục theo dõi giám sát hậu mại.
Sulfonylure
Ảnh hưởng của các thuốc sulfonyure đối với nguy cơ suy tim hiện vẫn chưa rõ ràng. Hai nghiên cứu thuần tập hồi cứu quy mô lớn ghi nhận tỷ lệ tử vong cao hơn 20-60% và tỷ lệ suy tim tăng 20-30% khi so sánh với metformin. Tuy nhiên, một số thử nghiệm lớn khác, như UKPDS, NAVIGATOR, ADOPT, không ghi nhận nguy cơ suy tim cao hơn khi sử dụng sulfonylure.
Khuyến cáo lâm sàng: Sulfonylure có thể liên quan đến tăng nhẹ nguy cơ suy tim và tỷ lệ tử vong so với metformin trong các nghiên cứu quan sát; tuy nhiên, các dữ liệu từ thử nghiệm ngẫu nhiên chưa xác nhận rõ mối liên quan này. Do đó, cần thận trọng khi sử dụng sulfonylure ở bệnh nhân đái tháo đường tuýp 2 mắc suy tim và ưu tiên các thuốc đã được chứng minh an toàn tim mạch.
THUỐC CHỐNG LOẠN NHỊP TIM
Nhóm I
Các thuốc chống loạn nhịp tim nhóm I, đặc biệt là các thuốc chẹn kênh natri như disopyramid, flecainid, propafenon và procainamid có thể làm suy giảm khả năng co bóp của tim và gây khởi phát hoặc làm trầm trọng thêm suy tim. Cơ chế một phần liên quan đến ảnh hưởng đến dòng ion qua kênh calci tuýp L và làm thay đổi quá trình trao đổi natri-calci, dẫn đến làm giảm lượng calci nội bào khả dụng.
Disopyramid có tác dụng ức chế cơ tim rõ rệt và gây ra suy tim ngay sau khi bắt đầu điều trị, đặc biệt ở bệnh nhân có tiền sử suy tim trước đó. Flecainid có thể làm giảm đáng kể chức năng tâm thất trái trên bệnh nhân đã có rối loạn chức năng từ trước, đồng thời liên quan đến tăng tỷ lệ tử vong trong thử nghiệm CAST, qua đó củng cố chống chỉ định của thuốc này trong suy tim, bệnh tim cấu trúc. Propafenon và procainamid đều làm giảm khả năng co bóp của tim và đã ghi nhận làm nặng suy tim, do đó không khuyến khích sử dụng các thuốc này trên bệnh nhân rối loạn chức năng thất trái. Bệnh nhân suy tim có phân suất tống máu bảo tồn và không có bất thường về cấu trúc tim hoặc thiếu máu cục bộ, có thể cân nhắc sử dụng các thuốc chống loạn nhịp tim nhóm I (flecainid, propafenon), do chưa ghi nhận các tín hiệu an toàn nghiêm trọng ở nhóm đối tượng này.
Khuyến cáo lâm sàng: Tránh dùng thuốc chống loạn nhịp tim nhóm I (flecainid, disopyramid, propafenon, procainamid) trên bệnh nhân suy tim phân suất tống máu giảm (HFrEF) hoặc bất thường cấu trúc tim do nguy cơ làm trầm trọng thêm suy tim. Có thể cân nhắc sử dụng trên bệnh nhân suy tim phân suất tống máu bảo tồn (HFpEF) khi không có bất thường cấu trúc tim hoặc thiếu máu cục bộ.
Nhóm III
Ibutilid và sotalol
Thuốc ibutilid sử dụng đường tĩnh mạch thường không gây thay đổi huyết động đáng kể trên bệnh nhân có LVEF ≥ 35%. Tuy nhiên, bệnh suy tim làm tăng nguy cơ xoắn đỉnh do ibutilid, có thể do có kéo dài khoảng QT từ trước.
Thuốc sotalol là hỗn hợp racemic gồm 2 đồng phân đối quang d-sotalol và l-sotalol. Hỗn hợp racemic này không làm tăng tỷ lệ tử vong sau nhồi máu cơ tim. Tuy nhiên, đồng phân d-sotalol được ghi nhận liên quan đến tăng tỷ lệ tử vong trong một thử nghiệm cụ thể. Sotalol có thể làm giảm khả năng co bóp của tim và làm nặng thêm suy tim, đặc biệt trên bệnh nhân mắc rối loạn chức năng tâm thu thất trái (LVSD) nặng. Từ những dữ liệu cũ trước khi đưa vào sử dụng trong thực tế, tình trạng suy tim nặng lên khoảng 3% bệnh nhân không có tiền sử suy tim và lên đến 10% với trường hợp đã có suy tim, phù hợp với tác dụng giảm co bóp cơ tim của thuốc. Do đó, các hướng dẫn quốc tế hiện hành khuyến cáo không sử dụng sotalol trên bệnh nhân LVSD nặng do nguy cơ làm nặng thêm suy tim.
Khuyến cáo lâm sàng: Thận trọng khi sử dụng ibutilid trên bệnh nhân suy tim do tăng nguy cơ gây xoắn đỉnh. Tránh sử dụng sotalol trên bệnh nhân LVSD nặng theo khuyến cáo trong hướng dẫn và dữ liệu an toàn trước đó.
Dronedaron
Dronedaron có cấu trúc tương tự amiodaron và tác động lên nhiều kênh ion, thụ thể adrenergic. Trong thử nghiệm ATHENA, dronedaron làm giảm tỷ lệ tử vong và nhập viện trên bệnh nhân rung nhĩ, tuy nhiên, trong thử nghiệm ANDROMEDA, thuốc được ghi nhận làm tăng đáng kể tỷ lệ tử vong trên bệnh nhân HFrEF, dẫn đến thử nghiệm phải kết thúc sớm. Thử nghiệm PALLAS thực hiện trên bệnh nhân rung nhĩ vĩnh viễn đi kèm nguy cơ tim mạch cũng phải dừng sớm do gia tăng tỷ lệ tử vong do tim mạch, đột quỵ và nhập viện do suy tim. Tương tác giữa dronedaron và các thuốc digoxin, chẹn beta làm tăng nguy cơ chậm nhịp tim, nên cần hiệu chỉnh liều và theo dõi cẩn thận. Thận trọng khi kết hợp với thuốc chẹn kênh calci (CCB) như verapamil hoặc diltiazem do cả hai đều làm tăng nồng độ thuốc trong cơ thể.
Khuyến cáo lâm sàng: Dronedaron chống chỉ định trên bệnh nhân HFrEF có triệu chứng hoặc rối loạn chức năng thất trái không ổn định do tăng tỷ lệ tử vong và nhập viện do suy tim. Thận trọng khi phối hợp với digoxin, thuốc chẹn beta hoặc CCB non-dihydropyridin do nguy cơ tương tác gây nhịp tim chậm.
Nhóm IV
Các thuốc chẹn kênh calci non-dihydropyridin, như diltiazem và verapamil, có tác dụng giảm co bóp cơ tim, làm chậm nhịp tim, giảm dẫn truyền nhĩ thất, do đó chống chỉ định trên bệnh nhân HFrEF vì nguy cơ làm nặng thêm suy tim. Ngoài ra, diltiazem cũng được ghi nhận tăng nguy cơ biến cố tim mạch ở bệnh nhân sau nhồi máu cơ tim có triệu chứng sung huyết phổi hoặc giảm phân suất tống máu. Cả verapamil và diltiazem đều có thể tương tác với thuốc chẹn beta và CYP3A4, làm tăng nguy cơ chậm nhịp tim, block nhĩ–thất và làm nặng thêm suy tim, đặc biệt khi dùng đường tĩnh mạch hoặc liều cao.
Các thuốc chẹn kênh calci dihydropyridin có tác dụng giãn mạch, nên có thể bù trừ một phần tác dụng giảm co bóp tim. Tuy nhiên, các nghiên cứu sớm với nifedipin ghi nhận tình trạng lâm sàng của bệnh suy tim tiến triển xấu đi. Amlodipin cho thấy ít ảnh hưởng đến tỷ lệ tử vong nhưng có thể làm tăng phù ngoại vi. Trong nhóm này, amlodipin và felodipin được xem là tương đối an toàn khi dùng bổ trợ bên cạnh liệu pháp chính ở bệnh nhân suy tim có tăng huyết áp dai dẳng hoặc đau thắt ngực.
Trên bệnh nhân rối loạn chức năng thất trái do rung nhĩ và nhịp thất không kiểm soát, có thể sử dụng ngắn hạn các thuốc dihydropyridin đồng thời theo dõi sát sao để kiểm soát nhịp tim và ngăn ngừa, điều trị bệnh cơ tim do nhịp tim nhanh gây ra.
Khuyến cáo lâm sàng: Tránh sử dụng CCB non-dihydropyridin (verapamil, ditiazem) trên bệnh nhân HFrEF do giảm khả năng co bóp cơ tim và nguy cơ làm nặng thêm suy tim. Thận trọng khi dùng nhóm dihydropyridin, bao gồm amlodipin và felodipin trên bệnh nhân tăng huyết áp mạn hoặc đau thắt ngực, tuy nhiên, không khuyến cáo sử dụng CCB thường quy trong HFrEF.THUỐC ĐIỀU TRỊ NHIỄM TRÙNG
Itraconazol
Itraconazol là thuốc kháng nấm thông dụng, có mối liên quan đến độc tính trên tim, bao gồm tăng huyết áp, rối loạn nhịp tim và làm khởi phát hoặc nặng thêm suy tim. Cơ chế được cho là liên quan đến tác dụng giảm co bóp cơ tim, dù chưa được làm rõ. Bên cạnh đó, nguy cơ suy tim tăng khi dùng liều cao (≥ 400 mg/ngày) và có thể kèm phù phổi, phù ngoại vi.
Ngoài ra, itraconazol có tác dụng ức chế CYP3A4, làm tăng nồng độ và tác dụng bất lợi của các thuốc tim mạch như: CCB, statin, eplerenon, do đó cần theo dõi chặt chẽ và điều chỉnh liều khi dùng các phối hợp này, riêng phối hợp eplerenon với itraconazol bị chống chỉ định trên bệnh nhân suy tim.
Khuyến cáo lâm sàng: Tránh sử dụng itraconazol trên bệnh nhân LVSD, đã chẩn đoán hoặc có nguy cơ cao HF do nguy cơ giảm co bóp cơ tim và rối loạn nhịp tim. Chỉ sử dụng khi không còn lựa chọn an toàn hơn. Theo dõi chặt chẽ tương tác thuốc - thuốc, đặc biệt các thuốc chuyển hóa qua CYP3A4 (CCB, statin, eplerenon). Chống chỉ định dùng eplerenon trên bệnh nhân suy tim đang sử dụng itraconazol.
Các thuốc kháng nấm khác
Amphotericin B deoxycholate có thể gây ra các phản ứng bất lợi khi truyền dịch như tức ngực, khó thở, giảm oxy máu, nhịp tim nhanh và hạ huyết áp; các triệu chứng này thường cải thiện khi dừng truyền dịch. Đáng lưu ý, sử dụng quá liều (>1.5 mg/kg/ngày) có thể gây ngừng tim hoặc ngừng phổi, đe dọa tính mạng.
Amphotericin B (bao gồm cả dạng bào chế quy ước và dạng bào chế lipid) đã được ghi nhận liên quan đến gia tăng nguy cơ bệnh cơ tim giãn và khởi phát suy tim, tuy nhiên chức năng tim được cải thiện sau khi ngừng thuốc. Amphotericin B cũng thường gây hạ kali máu, tăng độc tính của digoxin, làm tăng nguy cơ loạn nhịp tim và làm nặng suy tim.
Khuyến cáo lâm sàng: Thận trọng khi sử dụng amphotericin B do nguy cơ xuất hiện các tác dụng bất lợi khi truyền dịch, độc tính phụ thuộc liều, và suy tim có thể đảo ngược. Tránh dùng quá liều (amphotericin B deoxycholate > 1.5 mg/kg/ngày), theo dõi hạ kali máu, điều chỉnh liệu pháp digoxin khi cần thiết để giảm nguy cơ rối loạn nhịp tim và suy tim.
Các thuốc kháng sinh khác
Các thuốc kháng sinh nhóm macrolid, bao gồm clarithromycin và erythromycin, được ghi nhận làm tăng nguy cơ biến cố tim mạch trên bệnh nhân nhiễm trùng đường hô hấp và có các bệnh tim phổi tiềm ẩn. Trong những trường hợp khác, azithromycin và clarithromycin không cho thấy sự gia tăng đáng kể các biến cố tim mạch.
Các thuốc kháng sinh khác cần cân nhắc trên bệnh nhân suy tim bao gồm fluoroquinolon do kéo dài khoảng QT và tăng nguy cơ loạn nhịp tim, trimethoprim/sulfamethoxazol có thể tăng kali máu trên bệnh nhân đang dùng các thuốc ức chế hệ RAA hoặc đối vận thụ thể mineralocorticoid, β-lactam đường tĩnh mạch như piperacillin/tazobactam cũng có thể làm nặng thêm tình trạng quá tải dịch.
Khuyến cáo lâm sàng: Trên bệnh nhân suy tim, tránh sử dụng kháng sinh nhóm macrolid như clarithromycin và erythromycin do tăng nguy cơ suy tim và biến cố tim mạch, đặc biệt trên bệnh nhân COPD và viêm phổi mắc phải tại cộng đồng. Ưu tiên các lựa chọn thay thế như azithromycin khi phù hợp.
THUỐC HẠ HUYẾT ÁP
Thuốc chẹn alpha-1
Thuốc chẹn alpha-1 như doxazosin và prazosin gây giãn động và tĩnh mạch thông qua cơ chế ức chế thụ thể adrenergic α1. Tuy nhiên, trong thử nghiệm ALLHAT, nhóm điều trị doxazosin đã phải dừng sớm do nguy cơ suy tim cao gấp đôi so với chlorthalidon. Tương tự, trong thử nghiệm V-HeFT I, prazosin không cho thấy lợi ích về giảm tỷ lệ tử vong ở bệnh nhân HFrEF, trái ngược với phối hợp hydralazin/isosorbid giảm đáng kể tỷ lệ tử vong.
Bằng chứng về thuốc chẹn α1 (bao gồm thuốc chọn lọc trên đường tiết niệu như tamsulosin và không chọn lọc như prazosin, terazosin, doxazosin) còn hạn chế, song một phân tích hồi cứu trên bệnh nhân suy tim và tăng sản tuyến tiền liệt lành tính cho thấy tỷ lệ tái nhập viện do suy tim tăng đáng kể khi sử dụng thuốc chẹn α1 đơn trị so với phối hợp chẹn α1 và chẹn β.
Khuyến cáo lâm sàng: Tránh sử dụng thuốc chẹn α1, bao gồm cả các thuốc chọn lọc trên đường tiết niệu trên bệnh nhân suy tim, đặc biệt khi không phối hợp cùng thuốc chẹn β, do nguy cơ tăng tỷ lệ nhập viện do suy tim và không có lợi ích về tử vong. Trong trường hợp điều trị tăng sản tuyến tiền liệt lành tính, thận trọng khi sử dụng và cần kết hợp với thuốc chẹn β.
Thuốc chủ vận α2-adrenergic trung ương
Suy tim có liên quan đến sự gia tăng hoạt động của hệ thần kinh giao cảm, điều này tương quan chặt chẽ với tỷ lệ tử vong tăng cao. Các chất chủ vận thụ thể α2-adrenergic trung ương như clonidin và moxonidin giúp làm giảm hoạt động thần kinh giao cảm, do đó giảm noradrenalin trong huyết tương. Một số thử nghiệm lâm sàng nhỏ trên người khi dùng clonidin mức liều 0.15 mg/lần x 2 lần/ngày đã chứng minh các tác dụng có lợi trên huyết động như giảm tiền gánh, tăng thể tích nhát bóp, giảm hơn 50% nồng độ noradrenalin trong huyết tương, tuy nhiên đi kèm là các tác dụng phụ bao gồm chậm nhịp tim, rối loạn dẫn truyền nhĩ thất.
Monoxidin, một chất chủ vận thụ thể imidazolin, đã được nghiên cứu trên quy mô lớn trong một thử nghiệm lâm sàng ngẫu nhiên, song phải dừng sớm do tỷ lệ tử vong tăng đột ngột so với nhóm giả dược. Mặc dù nồng độ
noradrenalin giảm và có bằng chứng cho sự tái cấu trúc ngược thất trái, các chuyên gia cho rằng sự giảm đột ngột và đáng kể trương lực giao cảm có thể dẫn đến suy giảm chức năng tim.
Khuyến cáo lâm sàng: Tránh sử dụng thuốc chủ vận thụ thể α2 trung ương như monoxidin trên bệnh nhân HFrEF do tăng tỷ lệ tử vong mặc dù mang lại lợi ích hạ huyết áp tiềm tàng. Clonidin có thể có lợi ích về huyết động nhưng cần sử dụng thận trọng do chậm nhịp tim và rối loạn dẫn truyền.
Minoxidil
Minoxidil có tác dụng giãn động mạch mạnh và đã được chứng minh cải thiện LVEF trong một số nghiên cứu song ghi nhận không giúp cải thiện triệu chứng suy tim hoặc khả năng vận động của bệnh nhân. Bên cạnh đó, sử dụng minoxidil trên bệnh nhân suy tim có liên quan đến tỷ lệ biến cố bất lợi cao hơn, bao gồm: tăng nhu cầu sử dụng thuốc lợi tiểu, đau thắt ngực, loạn nhịp tim, suy tim nặng hơn và tăng tử vong.
Khuyến cáo lâm sàng: Không khuyến cáo sử dụng minoxidil trên bệnh nhân suy tim do nguy cơ làm nặng thêm suy tim, loạn nhịp tim, đau thắt ngực và tử vong.
THUỐC GIẢM ĐAU, CHỐNG VIÊM
Thuốc chống viêm không steroid – NSAID
Trên bệnh nhân đã được chẩn đoán hoặc có nguy cơ suy tim, các thuốc NSAID, bất kể tính chọn lọc, làm trầm trọng tình trạng quá tải dịch do giữ natri và nước, từ đó làm giảm hiệu quả của thuốc lợi tiểu, thuốc ức chế hệ renin-angiotensin-aldosteron, tăng sức cản mạch máu và gây khởi phát hoặc làm nặng suy tim. Dữ liệu cho thấy bệnh nhân suy tim sử dụng NSAID có tỷ lệ nhập viện và tử vong tăng đáng kể, đặc biệt với bệnh nhân suy tim cao tuổi và sử dụng đồng thời thuốc lợi tiểu. Bên cạnh đó, thuốc có thời gian bán thải dài hơn có nguy cơ cao hơn.
Nguy cơ tim mạch khi dùng NSAID phụ thuộc vào liều lượng và cao nhất với diclofenac, indomethacin, piroxicam, rofecoxib. Celecoxib, dù được xem là an toàn hơn, vẫn làm tăng nguy cơ tim mạch khi dùng liều cao hoặc trên bệnh nhân có nguy cơ cao.
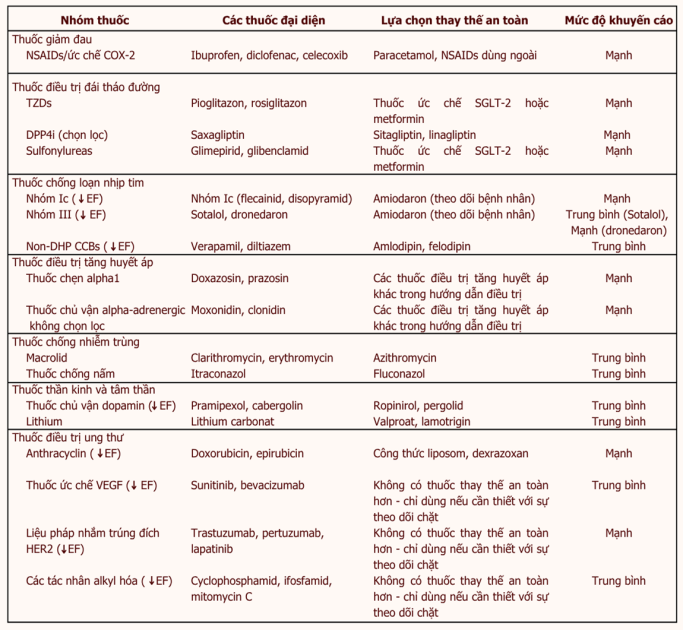
Dựa trên bằng chứng hiện có, một số hướng dẫn hiện hành như của ESC khuyến khích các chuyên gia y tế thay thế NSAID bằng các thuốc giảm đau và chống viêm khác trên bệnh nhân đã mắc hoặc có nguy cơ cao bị suy tim (Bảng 1).
Khuyến cáo lâm sàng: Tránh sử dụng NSAID trên bệnh nhân suy tim, hoặc phải rất thận trọng khi dùng.
Bảng 1: Các thuốc nguy cơ cao gây độc tim và các lựa chọn thay thế
THUỐC GÂY MÊ
Thuốc gây mê hô hấp
Các thuốc mê hô hấp như isofluran, sevofluran và desfluran giúp giảm liều thuốc mê tĩnh mạch cần thiết và có liên quan đến việc giảm thiểu tổn thương do thiếu máu cục bộ - tái tưới máu cơ tim. Tuy nhiên, halothan và enfluran thường tránh sử dụng do tính chất dễ gây loạn nhịp và ức chế cơ tim. Mặc dù thuốc mê hô hấp được ưu tiên lựa chọn để duy trì mê trên những bệnh nhân có rối loạn chức năng tâm thất, nhưng việc sử dụng chúng để khởi mê lại bị hạn chế do gây kích ứng đường thở, khởi mê chậm và huyết động không ổn định, đặc biệt ở những bệnh nhân có LVEF giảm.
Khuyến cáo lâm sàng: Các thuốc mê hô hấp như isofluran, sevofluran và desfluran được ưu tiên lựa chọn để duy trì mê ở những bệnh nhân có rối loạn chức năng tâm thất. Tuy nhiên, cần tránh sử dụng các thuốc như halothan và enfluran.
Propofol
Propofol là thuốc mê tĩnh mạch có thể gây ra giãn mạch và ức chế cơ tim phụ thuộc vào liều. Ở liều chuẩn, có thể xảy ra tình trạng tụt huyết áp toàn thân do giảm tiền gánh và hậu gánh cũng như trầm trọng thêm tình trạng tụt huyết áp do ức chế phản xạ thụ thể áp lực, đặc biệt ở bệnh nhân suy tim. Tuy nhiên, thuốc có tác dụng bảo vệ cơ tim và chống loạn nhịp, khiến nó trở thành một lựa chọn khả thi trong điều kiện được theo dõi chặt chẽ.
Khuyến cáo lâm sàng: Propofol có thể được sử dụng an toàn ở các bệnh nhân suy tim dưới sự theo dõi chặt chẽ.
Etomidat
Etomidat được ưu tiên lựa chọn để khởi mê ở những bệnh nhân có huyết động không ổn định do gây ức chế tim mạch ít nhất trong số các thuốc gây mê. Thuốc giúp bảo tồn sức co bóp của cơ tim. Tuy nhiên, việc sử dụng thường quy ngoài giai đoạn khởi mê bị hạn chế.
Khuyến cáo lâm sàng: Sử dụng một liều khởi mê duy nhất thường được xem là an toàn, ngay cả ở những bệnh nhân suy tim nặng.
Ketamin
Ketamin có đặc điểm dược lực học phức tạp: giảm sức co bóp cơ tim và cường giao cảm (làm tăng nhịp tim, huyết áp và cung lượng tim). Tuy nhiên, các cơ chế bù trừ này có thể thất bại và làm nặng thêm suy giảm chức năng tim. Ngoài ra, ketamin cũng làm tăng nhu cầu tiêu thụ oxy của cơ tim.
Khuyến cáo lâm sàng: Ketamin làm tăng nhịp tim và huyết áp thông qua kích thích giao cảm nhưng có thể gây mất ổn định ở bệnh nhân suy tim nặng do tình trạng cạn kiệt catecholamin. Thuốc cũng làm tăng nhu cầu oxy của cơ tim, do đó không an toàn khi sử dụng cho bệnh nhân có bệnh mạch vành, rối loạn nhịp tim, tăng huyết áp và suy tim nặng.
Dexmedetomidin
Dexmedetomidin là một chất chủ vận α2-adrenergic chọn lọc có tác dụng ức chế giao cảm và cường phế vị, có khả năng gây chậm nhịp tim và tụt huyết áp, đặc biệt là khi tiêm tĩnh mạch nhanh hoặc trên bệnh nhân bị giảm thể tích tuần hoàn. Thuốc giúp giảm liều opioid và ít gây ức chế hô hấp. Tuy nhiên dữ liệu về tính an toàn của thuốc trên bệnh nhân suy tim nặng vẫn còn hạn chế.
Khuyến cáo lâm sàng: Sử dụng dexmedetomidin thận trọng ở những bệnh nhân suy tim do nguy cơ chậm nhịp tim và tụt huyết áp; theo dõi sát huyết động, đặc biệt khi tiêm tĩnh mạch nhanh hoặc trên những bệnh nhân bị giảm thể tích tuần hoàn.
THUỐC THẦN KINH VÀ TÂM THẦN
Thuốc chống động kinh
Các thuốc chống động kinh có thể gây ảnh hưởng bất lợi lên chức năng tim, làm trầm trọng thêm tình trạng suy tim và rối loạn chức năng tâm thu thất trái (LVSD), đặc biệt ở người cao tuổi hoặc bệnh nhân có tổn thương tim mạch.
Carbamazepin, một thuốc ức chế kênh natri phụ thuộc điện thế, được cho là có liên quan đến độc tính trên tim và gây giảm sức co bóp cơ tim trong các trường hợp quá liều, gây ra tình trạng LVSD nghiêm trọng (LVEF < 35%) ngay cả ở những người không có bệnh lý tim mạch nền.
Pregabalin là thuốc có tác dụng giảm đau, giải lo âu, chống co giật và thường được kê đơn để điều trị đau thần kinh và rối loạn lo âu lan tỏa. Tuy nhiên, một số nghiên cứu đã ghi nhận mối liên quan giữa pregabalin với tình trạng suy tim mới khởi phát hoặc làm trầm trọng thêm LVSD. Ngoài ra, thuốc còn có thể gây phù ngoại vi và tăng cân, những yếu tố có thể góp phần làm nặng tình trạng suy tim.
Khuyến cáo lâm sàng:
Carbamazepin nên tránh sử dụng ở những bệnh nhân suy tim không ổn định hoặc phải dùng hết sức thận trọng ở liều điều trị, đặc biệt trên người cao tuổi hoặc những người đang dùng phối hợp nhiều thuốc có tác dụng giảm sức co bóp cơ tim (ví dụ: thuốc CCB, thuốc chống loạn nhịp). Pregabalin cần được sử dụng thận trọng ở bệnh nhân suy tim, đặc biệt là nhóm suy tim có HFrEF, đồng thời phải theo dõi sát tình trạng cân bằng dịch. Có thể cân nhắc các thuốc thay thế có tác động trung tính trên huyết động, như duloxetin (trong điều trị đau có nguồn gốc thần kinh), khi phù hợp về mặt lâm sàng.
Các thuốc điều trị Parkinson và nguy cơ suy tim
Một số thuốc chủ vận dopamin được sử dụng trong điều trị bệnh Parkinson (PD) đã được ghi nhận có liên quan đến sự gia tăng nguy cơ suy tim, đặc biệt là pramipexol và cabergolin, ở quần thể người cao tuổi và trong giai đoạn đầu của quá trình điều trị. Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã có cảnh báo năm 2012 về nguy cơ này đối với pramipexol. Tuy nhiên, một số thuốc như ropinirol và pergolid chưa ghi nhận mối liên quan đến việc tăng nguy cơ suy tim. Do đó, việc lựa chọn bệnh nhân kỹ lưỡng và theo dõi chặt chẽ ở người bệnh cao tuổi hoặc những người có bệnh lý tim mạch nền là cần thiết khi khởi trị với pramipexol hoặc cabergolin.
Khuyến cáo lâm sàng: Sử dụng các thuốc chủ vận dopamin như pramipexol và cabergolin một cách thận trọng ở những bệnh nhân có bệnh lý tim mạch hoặc tuổi cao và phải theo dõi sát các dấu hiệu của suy tim. Các thuốc chủ vận dopamin thay thế như ropinirol và pergolid có thể là lựa chọn an toàn hơn ở những bệnh nhân nguy cơ cao.
Các thuốc khác
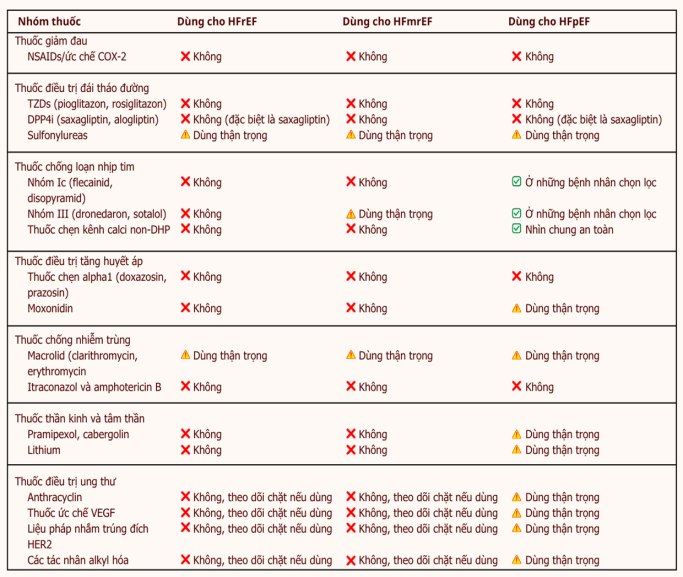
Lithium đã được ghi nhận có liên quan đến các tác dụng gây độc cho tim mặc dù hiệu quả điều trị tâm thần đã được khẳng định. Thuốc có khoảng trị liệu hẹp, ngay cả ở nồng độ điều trị vẫn có thể gây ra các biến cố bất lợi nghiêm trọng trên tim. Đáng lưu ý, hầu hết các tác dụng phụ trên tim đều hồi phục sau khi ngừng sử dụng lithium, nhấn mạnh tầm quan trọng của việc phát hiện sớm để kịp thời ngừng thuốc (Hình 2). Do đó, lithium được chống chỉ định ở bệnh nhân có HFrEF (Bảng 2).
Các lựa chọn thay thế an toàn hơn lithium cho điều trị rối loạn lưỡng cực bao gồm acid valproic và lamotrigin, cả hai thuốc này nhìn chung được coi là trung tính trên tim mạch.
Bên cạnh lithium, một số thuốc chống loạn thần nhất định như clozapin hay olanzapin cũng đã được ghi nhận có liên quan đến độc tính tim mạch nghiêm trọng. Do đó, các bác sĩ lâm sàng cần duy trì mức độ cảnh giác cao đối với các triệu chứng tim mạch sớm trong giai đoạn khởi trị bằng các thuốc này.
Khuyến cáo lâm sàng: Chống chỉ định sử dụng lithium trên những bệnh nhân có HFrEF. Nên ưu tiên các thuốc thay thế an toàn hơn như acid valproic hoặc lamotrigin, những thuốc vốn không có độc tính trên tim được ghi nhận. Cần thận trọng đối với clozapin và olanzapin, do tiềm năng gây viêm cơ tim và bệnh cơ tim của các thuốc này trong giai đoạn đầu điều trị.
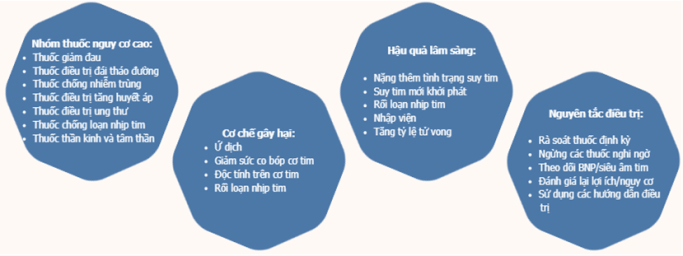
Hình 2: Các nhóm thuốc nguy cơ cao, cơ chế gây tổn thương, hậu quả và nguyên tắc điều trị suy tim do thuốc
CÁC THUỐC CHỦ VẬN Β2-ADRENERGIC TRONG BỆNH PHỔI TẮC NGHẼN MẠN TÍNH (COPD)
Các thuốc chủ vận β2-adrenergic dạng hít, như salbutamol, salmeterol, formoterol và terbutalin, là nền tảng trong điều trị triệu chứng của COPD nhưng sở hữu đặc tính tăng tần số tim và tăng sức co bóp cơ tim, có thể làm trầm trọng thêm gánh nặng lên hệ tim mạch và dẫn đến các kết cục bất lợi ở những bệnh nhân có bệnh lý suy tim nền.
Nhiều bằng chứng cho thấy sử dụng các thuốc chủ vận β2 dạng hít tác dụng ngắn hay kéo dài đều có liên quan đến sự gia tăng nguy cơ nhồi máu cơ tim, đột tử do tim và suy tim mất bù cấp.
Việc sử dụng các thuốc giãn phế quản đường hít tác dụng ngắn cũng có liên quan đến các kết cục nội viện tồi tệ hơn. Thêm vào đó, các thuốc cường giao cảm đường toàn thân có liên quan đến sự gia tăng nguy cơ tái nhập viện do loạn nhịp tim cao hơn so với các lựa chọn thay thế dạng hít. Tuy nhiên, một phân tích cho thấy nguy cơ có thể phụ thuộc vào bối cảnh, việc lựa chọn bệnh nhân và mức độ nặng của bệnh.
Từ góc độ lâm sàng, cần tránh tuyệt đối sử dụng các thuốc chủ vận β2 đường uống ở tất cả bệnh nhân suy tim do tác dụng cường giao cảm toàn thân và tiềm năng gây hại cao của chúng. Đối với thuốc chủ vận β2 dạng hít, mặc dù đôi khi cần thiết, cần phải sử dụng hết sức thận trọng, và phải nỗ lực tối đa để giảm thiểu cả liều lượng lẫn tần suất sử dụng.
Ở những bệnh nhân cần sử dụng liệu pháp cắt cơn thường xuyên, các bác sĩ lâm sàng nên cân nhắc chuyển đổi sang các chiến lược điều trị duy trì thay thế có độ an toàn cao hơn như corticosteroid dạng hít và/hoặc thuốc đối kháng muscarinic tác dụng kéo dài (LAMA). Hơn nữa, các thuốc chủ vận β2 tác dụng kéo dài cũng làm tăng nguy cơ loạn nhịp tim, đặc biệt ở bệnh nhân đang sử dụng digoxin.
Khuyến cáo lâm sàng: Mặc dù các thuốc chủ vận β2 vẫn đóng vai trò quan trọng trong điều trị COPD, việc sử dụng chúng ở bệnh nhân có suy tim đồng mắc đòi hỏi sự đánh giá kỹ lưỡng về lợi ích - nguy cơ, kê đơn thận trọng và theo dõi sát sao để giảm thiểu các tổn hại tiềm tàng trên tim mạch.
Bảng 2: Tóm tắt các thuốc nguy cơ cao dựa trên kiểu hình suy tim
CORTICOSTEROID
Phơi nhiễm corticosteroid dài ngày sẽ thúc đẩy quá trình giữ muối và nước, gây ra nhiều yếu tố nguy cơ tim mạch (bao gồm béo phì, đề kháng
insulin, rối loạn dung nạp glucose, rối loạn lipid máu và tăng huyết áp), làm gia tăng tốc độ xơ vữa động mạch, và cuối cùng làm tăng nguy cơ mắc suy tim. Nồng độ cortisol huyết thanh cao là yếu tố tiên lượng tử vong độc lập ở bệnh nhân suy tim. Liệu pháp điều trị corticosteroid liều cao có liên quan đến tỷ lệ mắc các biến cố tim mạch cao hơn và được xác định là một yếu tố nguy cơ độc lập gây suy tim, đặc biệt ở những bệnh nhân viêm khớp dạng thấp hoặc COPD và nguy cơ dường như phụ thuộc vào liều dùng.
Các mineralocorticoid như fludrocortison có thể đối kháng lại lợi ích điều trị của các thuốc đối kháng thụ thể mineralocorticoid. Trên bệnh nhân mắc Addison, việc điều trị thay thế mineralocorticoid quá mức đã được ghi nhận có liên quan đến sự phát triển của LVSD và suy tim sung huyết.
Những nguy cơ này chủ yếu áp dụng đối với tình trạng phơi nhiễm corticosteroid mạn tính và kéo dài. Ngược lại, liệu pháp điều trị ngắn ngày (short-term burst therapy) đã cho thấy những kết quả hứa hẹn trong suy tim cấp và không gây gia tăng các lo ngại về an toàn.
Khuyến cáo lâm sàng: Tránh sử dụng liệu pháp corticosteroid liều cao hoặc kéo dài ở những bệnh nhân đang mắc hoặc có nguy cơ suy tim; sử dụng liều thấp nhất có hiệu quả khi bắt buộc phải dùng. Cần theo dõi sát khi kê đơn fludrocortison, vì tình trạng dư thừa thuốc có thể khởi phát hoặc làm trầm trọng thêm suy tim và đối kháng lại các thuốc đối kháng thụ thể mineralocorticoid. Liệu pháp corticosteroid ngắn ngày có thể được cân nhắc trên một số bệnh nhân suy tim cấp được chọn lọc dưới sự giám sát của bác sĩ chuyên khoa.
THUỐC ĐIỀU TRỊ UNG THƯ
Các anthracyclin
Anthracyclin vẫn là nền tảng của hóa trị liệu nhưng tiềm ẩn khả năng gây độc tính trên tim theo cơ chế đa yếu tố dẫn đến tổn thương tế bào, rối loạn chức năng co bóp và cuối cùng là suy tim. Độc tính trên tim do anthracyclin (AIC) biểu hiện đa dạng bao gồm: (i) độc tính cấp tính (vài giờ đến vài ngày) với các rối loạn nhịp tim và viêm cơ tim; (ii) độc tính mạn tính khởi phát sớm (trong vòng năm đầu tiên); và (iii) độc tính mạn tính khởi phát muộn (>1 năm), thường biểu hiện dưới dạng suy tim tiến triển, đôi khi không hồi phục. Tỷ lệ mắc AIC cũng có mối liên quan với liều tích lũy.
Dexrazoxan đã cho thấy hiệu quả trong việc giảm độc tính trên tim mà không làm ảnh hưởng đến hiệu quả điều trị ung thư trong các phân tích gộp lớn. Các hướng dẫn hiện hành của Hội Tim mạch Châu Âu (ESC) ủng hộ việc sử dụng thuốc này ở bệnh nhân người lớn, đặc biệt khi việc tiếp tục sử dụng anthracyclin là cần thiết. Một thử nghiệm đã cung cấp bằng chứng mạnh mẽ cho thấy atorvastatin là một phương pháp bảo vệ tim khả thi trong quần thể bệnh nhân hóa trị liệu có chứa anthracyclin để điều trị u lympho.
Biện pháp ức chế thần kinh thể dịch bằng các thuốc ức chế men chuyển và thuốc chẹn beta như enalapril và carvedilol đã được chứng minh giúp bảo tồn LVEF và giảm tỷ lệ mắc suy tim trên lâm sàng.
Khuyến cáo lâm sàng: Nhóm anthracyclin mang nguy cơ đáng kể gây độc tính trên tim phụ thuộc vào liều, biểu hiện cấp tính hoặc nhiều năm sau điều trị, và thường dẫn đến suy tim. Các chiến lược bảo vệ tim là cần thiết. Việc theo dõi tim mạch chặt chẽ và can thiệp kịp thời là bắt buộc ở những bệnh nhân đang tiếp nhận hóa trị liệu bằng anthracyclin.
Các tác nhân alkyl hóa
Các tác nhân alkyl hóa như cyclophosphamid, ifosfamid và mitomycin C vẫn là những liệu pháp điều trị chủ chốt trong nhiều bệnh lý ác tính khác nhau nhưng lại có liên quan đến tình trạng suy tim cấp, thường phụ thuộc vào liều và có cơ chế khác biệt rõ rệt so với độc tính trên tim do anthracyclin gây ra.
Cyclophosphamid có liên quan đến độc tính tim cấp tính, đặc biệt ở liều cao được sử dụng trong các phác đồ điều kiện hóa, là phác đồ hóa trị và/hoặc xạ trị liều cao, trước khi ghép tế bào gốc tạo máu. Thời gian khởi phát điển hình là trong vòng 1-10 ngày và có thể gây tử vong. Các yếu tố nguy cơ bao gồm tuổi cao, tiền sử xạ trị và liều tích lũy. Ifosfamid có cơ chế độc tính tương tự cyclophosphamid nhưng ít có liên quan đến suy tim hơn và thường có thể hồi phục. Mitomycin C gây liên kết chéo DNA thông qua việc sinh ra các gốc oxy hóa hoạt động (ROS), đặc biệt trong điều kiện hiếu khí tại tế bào cơ tim, gây suy tim nhưng có thể hồi phục. Nguy cơ độc tính tim tăng lên khi thuốc phối hợp với anthracyclin.
Khuyến cáo lâm sàng: Các tác nhân alkyl hóa đặt ra một nguy cơ suy tim cấp đáng kể nhưng chưa được nhận thức đầy đủ, đặc biệt trong các bối cảnh sử dụng liều cao. Cyclophosphamid là thuốc liên quan nhiều nhất, với cơ chế bệnh sinh được thúc đẩy bởi tổn thương do oxy hóa và tổn thương nội mô. Việc dự phòng phụ thuộc chủ yếu vào kiểm soát liều, phân tầng nguy cơ và theo dõi tim mạch sớm. Cần có thêm các nghiên cứu để làm sáng tỏ các cơ chế phân tử và đánh giá các chiến lược bảo vệ tim trúng đích.
Các thuốc kháng chuyển hóa
Nhóm fluoropyrimidin, đặc biệt là 5-fluorouracil và capecitabin, gây độc tính trên tim chủ yếu do co thắt mạch vành. Cơn đau thắt ngực do co thắt mạch vành là biểu hiện lâm sàng thường gặp nhất, tuy nhiên hội chứng Takotsubo, viêm cơ tim và HFrEF cũng đã được ghi nhận. Tình trạng rối loạn chức năng cơ tim dưới lâm sàng có thể được phát hiện thông qua chỉ số sức căng dọc toàn bộ (GLS).
Khuyến cáo lâm sàng: 5-fluorouracil và capecitabin có thể gây độc tính trên tim chủ yếu thông qua cơ chế co thắt mạch vành. Bệnh nhân được truyền tĩnh mạch liên tục có nguy cơ cao hơn. Khi xuất hiện triệu chứng hoặc có rối loạn chức năng tim, việc ngừng thuốc ngay lập tức là thiết yếu.
Các liệu pháp nhắm đích
Các liệu pháp điều trị ung thư nhắm đích, bao gồm các kháng thể đơn dòng và thuốc ức chế tyrosin kinase (TKI), đã cải thiện đáng kể các kết cục ung bướu nhưng lại có liên quan đến độc tính trên tim, đặc biệt là rối loạn chức năng thất trái (LV) và suy tim.
Các liệu pháp nhắm trúng đích HER2
Trastuzumab ức chế tín hiệu của thụ thể yếu tố tăng trưởng biểu bì 2 (HER2), vốn là yếu tố thiết yếu cho sự sống còn của tế bào cơ tim. Khi được phối hợp vào các phác đồ có chứa
anthracyclin, thuốc làm tăng nguy cơ độc tính trên tim nhưng có thể hồi phục ở khoảng 80% các trường hợp sau khi ngừng thuốc.
Pertuzumab ức chế quá trình dimer hóa (dimerization) của HER2 và có một hồ sơ an toàn tim mạch thuận lợi. Nguy cơ suy tim vẫn ở mức thấp khi áp dụng quy trình theo dõi tiêu chuẩn.
Lapatinib là một thuốc ức chế tyrosine kinase (TKI) kép nhắm đích HER1/HER2 có độc tính trên tim thấp với khả năng hồi phục trong hầu hết các trường hợp. Nguy cơ sẽ cao hơn ở những người có tiền sử sử dụng trastuzumab hoặc anthracyclin. Kết quả theo dõi ủng hộ việc sử dụng thuốc này ở những bệnh nhân có tiền sử độc tính tim trước đó, với điều kiện phải theo dõi sát LVEF.
Khuyến cáo lâm sàng: Các liệu pháp nhắm trúng đích HER2 mang các mức độ nguy cơ độc tính tim khác nhau, chủ yếu là rối loạn chức năng thất trái và suy tim. Việc giám sát tim mạch thường quy và cá thể hóa đánh giá nguy cơ là kim chỉ nam cho việc sử dụng an toàn các thuốc này.
Các thuốc ức chế yếu tố tăng trưởng nội mô mạch máu và các thuốc ức chế tyrosin kinase đa đích
Bevacizumab có liên quan đến nguy cơ suy tim. Hầu hết các trường hợp đều có thể hồi phục, nhưng một số trường hợp cho thấy tình trạng xơ hóa dai dẳng trên cộng hưởng từ tim.
Sunitinib là thuốc TKI đa đích gây suy tim ở tỷ lệ lên đến 10% (với 2% có mức độ ≥ 3). Nguy cơ suy tim cao nhất ở giai đoạn đầu điều trị và có liên quan đến tăng huyết áp và bệnh động mạch vành.
Sorafenib, một TKI nhắm đích VEGF khác, ít gây độc tính trên tim hơn sunitinib nhưng vẫn làm tăng nguy cơ suy tim. Các trường hợp suy tim nặng nhưng có thể hồi phục đã được báo cáo, đặc biệt là ở những bệnh nhân có bệnh lý tim mạch nền.
Các thuốc khác
Erlotinib và pazopanib cũng mang nguy cơ suy tim. Các tác động của erlotinib là hiếm gặp và hầu hết có thể hồi phục, trong khi pazopanib có nguy cơ ở mức trung bình với các biến cố nghiêm trọng thỉnh thoảng có thể xảy ra.
Khuyến cáo lâm sàng: Các thuốc ức chế VEGF và các TKI đa đích mang các mức độ nguy cơ khác nhau về suy tim và độc tính trên tim. Việc đánh giá tim mạch thường quy và quản lý chủ động các yếu tố nguy cơ được khuyến cáo khi sử dụng các thuốc này.
Các taxan
Paclitaxel và docetaxel có độc tính trên tim chủ yếu là nhẹ và có thể hồi phục bao gồm tổn thương nội mô, chết tế bào theo chương trình, và các rối loạn nhịp tim thỉnh thoảng xảy ra. Rối loạn chức năng tim là hiếm gặp nhưng có thể xảy ra khi phối hợp với các anthracyclin, do paclitaxel làm suy giảm sự thanh thải doxorubicin.
Khuyến cáo lâm sàng: Các taxan (paclitaxel và docetaxel) nhìn chung có nguy cơ độc tính trên tim thấp, với các tác động chủ yếu là nhẹ và có thể hồi phục. Việc theo dõi sát LVEF được khuyến cáo ở những bệnh nhân đang tiếp nhận liệu pháp phối hợp, đặc biệt là những người có tiền sử phơi nhiễm anthracyclin.
Các tác nhân chống ung thư khác
Một số thuốc không thuộc nhóm anthracyclin/không thuộc nhóm TKI cũng gây ra độc tính trên tim:
Các thuốc điều hòa miễn dịch (thalidomid, lenalidomid): có liên quan đến huyết khối, rối loạn nhịp tim, và suy tim hiếm gặp, đặc biệt ở các bệnh nhân lớn tuổi hoặc được điều trị bằng corticosteroid.
Các thuốc ức chế điểm kiểm soát miễn dịch: viêm cơ tim qua trung gian miễn dịch hiếm gặp nhưng nghiêm trọng
Các thuốc ức chế proteasom (bortezomib, carfilzomib): có liên quan đến tăng huyết áp, rối loạn nhịp tim, và rối loạn chức năng thất trái; carfilzomib mang nguy cơ suy tim cao hơn, nhiều khả năng là thông qua tổn thương do oxy hóa và tổn thương ty thể.
KẾT LUẬN
Việc quản lý suy tim ngày càng gặp nhiều thách thức do sự phức tạp của tình trạng đa thuốc và sử dụng thường xuyên các thuốc có thể khởi phát hoặc làm trầm trọng thêm tình trạng rối loạn chức năng tim. Tài liệu này tổng hợp hệ thống các thuốc thường được kê đơn tiềm ẩn nhiều nguy cơ ở những bệnh nhân suy tim. Nhận thức về cơ chế và các tình huống lâm sàng thường gặp khi sử dụng những nhóm thuốc nguy cơ này giúp ngăn ngừa biến cố có thể phòng tránh được. Rà soát sử dụng thuốc đóng vai trò quan trọng để nhận diện thuốc nguy cơ cao từ đó tránh lựa chọn vì các lựa chọn thay thế an toàn hơn thường có sẵn và cần được ưu tiên bất cứ khi nào có thể.
Sự tích hợp của việc rà soát thuốc một cách hệ thống, sự phối hợp giữa các bác sĩ tim mạch, bác sĩ nội khoa, dược sĩ và các chuyên gia khác, cùng các quyết định điều trị cá thể hóa là quan trọng để giảm thiểu các biến cố bất lợi liên quan đến việc sử dụng thuốc. Một cách tiếp cận chủ động bao gồm tránh các thuốc nguy cơ cao, theo dõi sát bệnh nhân khi các thuốc tiềm ẩn nguy hại là không thể tránh khỏi và nhận biết kịp thời các tác dụng bất lợi. Điều này có thể làm giảm đáng kể tỷ lệ mắc bệnh và tỷ lệ tử vong liên quan đến suy tim. Thông qua việc nâng cao nhận thức về các nguy cơ dược lý, tài liệu này hướng tới mục đích hỗ trợ các bác sĩ lâm sàng trong việc tối ưu hóa điều trị, cải thiện độ an toàn, và cuối cùng là cải thiện các kết cục lâm sàng của người bệnh suy tim.
Tài liệu tham khảo
European Society of Cardiology. Pharmacologic pitfalls in heart failure: A guide to drugs that may cause or exacerbate heart failure. Eur J Heart Fail. 2025;27(12):2671-2690.

